O que é?
A trombose venosa profunda (TVP) é uma condição séria e potencialmente fatal caracterizada pela formação de um coágulo sanguíneo nas veias profundas, principalmente nas pernas e na pelve. Por se desenvolver em estruturas venosas de grande calibre e pouco perceptíveis ao exame físico, a TVP pode evoluir silenciosamente, levando muitos pacientes a procurarem atendimento apenas quando surgem sintomas mais pronunciados, como dor, inchaço, sensação de peso ou calor no membro afetado. Em outros casos, a primeira manifestação pode ser justamente sua complicação mais grave: a embolia pulmonar, que ocorre quando parte do trombo se desprende e migra até os pulmões. Essa evolução pode resultar em insuficiência respiratória aguda e, em situações extremas, levar ao óbito.
A sua incidência anual estimada varia entre 88 e 112 casos por 100 mil habitantes, e esse risco aumenta exponencialmente com o avançar da idade, em especial após os 60 anos. Além do impacto imediato, a TVP tem um componente crônico importante: a recorrência, que permanece como uma preocupação mesmo após tratamento adequado. Estudos indicam que o risco de um novo evento pode variar entre 20% e 36% ao longo de dez anos, especialmente em pacientes com fatores de risco persistentes ou trombofilias.
A carga da doença não se limita às complicações agudas. Muitos pacientes desenvolvem a chamada síndrome pós-trombótica, caracterizada por dor crônica, edema persistente, hiperpigmentação e, em casos avançados, úlceras venosas — alterações que impactam diretamente na qualidade de vida e exigem acompanhamento contínuo. Assim, compreender os fatores de risco, reconhecer sinais precoces e seguir estratégias de prevenção e diagnóstico rápido são passos fundamentais para reduzir a morbimortalidade associada à TVP.
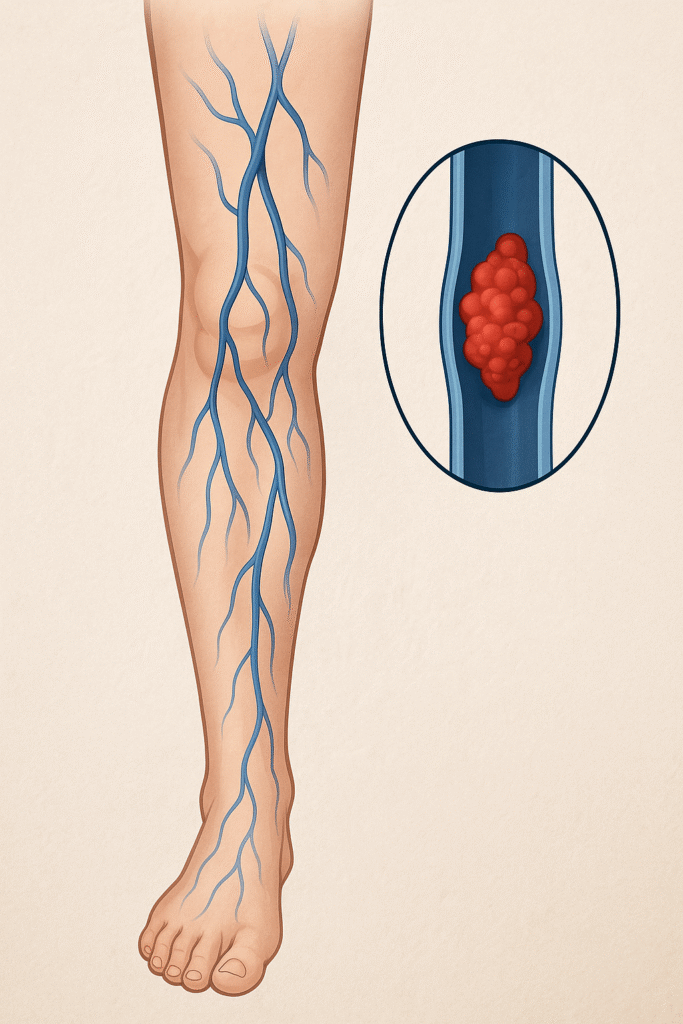
E a tromboflebite, o que é?
Embora frequentemente confundidas, trombose venosa profunda (TVP) e tromboflebite são condições distintas dentro do espectro das doenças venosas, com causas, gravidade e abordagens de tratamento diferentes. Compreender essas diferenças é essencial para diagnóstico correto e intervenção adequada.
A TVP ocorre quando um coágulo se forma nas veias profundas, geralmente das pernas, coxas ou região pélvica. Esse trombo pode obstruir parcial ou totalmente o fluxo sanguíneo e representa risco significativo de complicações graves, como a embolia pulmonar, que pode ser fatal. A TVP muitas vezes apresenta sintomas discretos ou inespecíficos, como dor, inchaço unilateral, sensação de peso na perna e calor local. Em alguns casos, pode ser silenciosa, sendo descoberta apenas por exames de imagem como o ecodoppler vascular, que permite visualizar o trombo diretamente e avaliar o fluxo sanguíneo. O tratamento da TVP é sistemático, baseado principalmente em anticoagulação, com medidas de suporte como meias de compressão, elevação do membro e acompanhamento rigoroso para prevenir recorrências e complicações crônicas, como a síndrome pós-trombótica.
Já a tromboflebite é a inflamação de uma veia superficial que geralmente se torna visível e palpável sob a pele. Diferentemente da TVP, ela afeta veias mais próximas da superfície, apresenta dor localizada intensa, vermelhidão, calor e endurecimento ao longo do trajeto venoso. Embora possa causar desconforto considerável, a tromboflebite superficial rara vez leva a embolia pulmonar, e seu risco de complicações graves é menor que o da TVP. O tratamento costuma ser conservador, incluindo anti-inflamatórios, compressas mornas, elevação do membro e, em alguns casos, anticoagulantes quando há trombose extensa ou proximidade com veias profundas.
Em resumo, a diferença central está na profundidade da veia afetada e no risco de complicações:
- TVP: veias profundas, risco alto de embolia pulmonar, necessidade de anticoagulação, acompanhamento rigoroso.
- Tromboflebite: veias superficiais, risco baixo de complicações graves, tratamento mais conservador e sintomático.
Saber diferenciar essas condições é essencial, pois a abordagem terapêutica muda completamente. Enquanto a tromboflebite superficial pode ser manejada localmente, a TVP exige intervenção sistemática e acompanhamento médico próximo para prevenir consequências potencialmente fatais. Por isso, qualquer dor, inchaço ou alteração na perna deve ser avaliada por um especialista em doenças vasculares, garantindo diagnóstico precoce e cuidado adequado.
Por que a TVP acontece?
A trombose venosa profunda (TVP) ocorre quando um coágulo sanguíneo (trombo) se forma no interior das veias profundas, geralmente localizadas nas pernas, coxas ou pelve. Essas veias são responsáveis por transportar o sangue de volta ao coração, e quando o trombo se instala, ele pode bloquear parcial ou totalmente o fluxo sanguíneo, resultando em inchaço, dor, sensação de peso, endurecimento do trajeto venoso e aumento da temperatura local. Em muitos casos, no entanto, a TVP pode ser silenciosa, o que contribui para atrasos no diagnóstico.
Do ponto de vista fisiopatológico, a TVP se desenvolve quando há desequilíbrio nos três mecanismos clássicos:
Hipercoagulabilidade – estados em que o sangue apresenta maior tendência à coagulação, seja por fatores hereditários, inflamatórios, malignos ou hormonais.
Estase sanguínea – comum em situações de imobilização prolongada, insuficiência venosa ou viagens longas;
Lesão endotelial – provocada por cirurgias, traumas ou procedimentos invasivos;
Os fatores de risco reconhecidos pela literatura são amplos e podem ser classificados em persistentes (de longo prazo) e transitórios (relacionados a situações temporárias):
Fatores persistentes
- Câncer ativo, especialmente tumores de pâncreas, estômago, pulmão e cérebro, que aumentam a coagulabilidade e podem comprimir estruturas venosas.
- Trombofilias hereditárias, como fator V Leiden, mutação do gene da protrombina, deficiência de proteína C, proteína S e antitrombina.
- Obesidade, associada a inflamação crônica e maior estase venosa.
- Idade avançada, em especial acima dos 60 anos.
- História pessoal ou familiar de TVP/TEV, que eleva significativamente o risco de recorrência.
- Doenças inflamatórias crônicas, como doença inflamatória intestinal, artrite reumatoide e lúpus eritematoso sistêmico.
- Insuficiência cardíaca e doença pulmonar obstrutiva crônica, que contribuem para estase venosa e hipóxia.
Fatores transitórios
- Cirurgias de grande porte, especialmente ortopédicas (quadril e joelho), oncológicas, abdominais e pélvicas.
- Traumas, principalmente fraturas de pelve e ossos longos.
- Imobilização prolongada, seja por hospitalização, repouso pós-operatório ou longas viagens aéreas.
- Uso de estrogênios, como anticoncepcionais combinados ou terapia hormonal.
- Gravidez e puerpério, períodos associados a aumento fisiológico da coagulabilidade.
- Internação por infecções graves, especialmente pneumonias e COVID-19, que podem induzir hipercoagulabilidade inflamatória.
O maior risco da TVP é a possibilidade de uma parte do coágulo se desprender e migrar até os pulmões, causando uma embolia pulmonar (EP). A EP é uma emergência médica potencialmente fatal, podendo provocar falta de ar súbita, dor torácica, taquicardia, queda da pressão arterial e, em casos graves, parada cardíaca. Segundo revisões científicas consolidadas, o tromboembolismo venoso como um todo é uma das principais causas de morte cardiovascular, ao lado do infarto agudo do miocárdio e do acidente vascular cerebral.
Além disso, mesmo após a fase aguda, muitos pacientes podem desenvolver a síndrome pós-trombótica, caracterizada por dor crônica, edema persistente, hiperpigmentação da pele e, nos casos mais graves, úlceras venosas — fatores que reduzem significativamente a qualidade de vida.

Sinais e sintomas:
Reconhecer precocemente os sinais e sintomas da trombose venosa profunda é fundamental para prevenir complicações graves, como a embolia pulmonar. Embora alguns pacientes possam permanecer assintomáticos, a maior parte apresenta manifestações características que surgem de forma súbita ou progressiva. Na imensa maioria dos casos, apenas um dos membros é afetado, já que tromboses bilaterais são raras e geralmente associadas a condições clínicas mais graves.
A dor na perna é uma das queixas mais comuns e pode variar desde um incômodo leve e latejante até uma dor intensa e incapacitante. Frequentemente é descrita como uma cãibra forte que não melhora, uma pressão profunda na panturrilha ou uma sensação de peso que dificulta caminhar, ficar em pé ou realizar movimentos simples, como a flexão do pé. Em quadros mais dolorosos, até mesmo o contato do membro com o chão ou o toque leve pode provocar grande desconforto.
Outro sinal marcante é o inchaço (edema) – na grande maioria das vezes unilateral – que costuma aparecer na panturrilha e pode se estender até a coxa, deixando a perna nitidamente maior do que a outra. Esse aumento de volume pode surgir de repente e é consequência da obstrução do retorno venoso causada pelo trombo, o que também torna a pele mais tensa, brilhante e desconfortável. Em alguns casos, o edema é tão significativo que o paciente nota dificuldade em calçar sapatos ou caminhar.
A região afetada também costuma apresentar sensibilidade aumentada, especialmente ao longo do trajeto venoso. A palpação da panturrilha, o toque das roupas ou mesmo o simples repouso da perna sobre a cama podem gerar dor, reflexo do processo inflamatório desencadeado pela estase sanguínea. Além disso, alterações na pele são frequentes: a área comprometida pode ficar mais quente, vermelha ou, em casos mais extensos, apresentar coloração arroxeada ou azulada devido à congestão venosa.
Muitos pacientes relatam ainda sensação de peso, tensão ou cansaço no membro afetado, que pode preceder ou acompanhar os sintomas mais evidentes. Essa sensação pode ser constante e progredir ao longo do dia, especialmente após períodos de permanência em pé ou sentado. Em episódios mais intensos, o incômodo é tão grande que o paciente evita apoiar o pé no chão ou movimentar a perna.
Embora menos comuns, podem aparecer sinais como veias superficiais mais aparentes, febre baixa e sensação de formigamento secundária ao edema local. Esses achados, apesar de não específicos, complementam o quadro clínico e aumentam a suspeita diagnóstica.
Estar atento a qualquer combinação de dor, inchaço, aumento de temperatura ou mudança de cor em apenas um dos membros inferiores é essencial. Quanto mais súbito o início e mais evidente a assimetria entre as pernas, maior a probabilidade de TVP. Na presença desses sintomas, a avaliação médica imediata é indispensável, já que a doença pode evoluir silenciosamente e levar a complicações potencialmente fatais.

Por que eu posso te ajudar neste processo?
Me chamo Carolina, sou médica cirurgiã vascular. Minha formação em Cirurgia Vascular e Endovascular, realizada sob a orientação do renomado Dr. Arno von Ristow, me permitiu aprofundar meus conhecimentos em doenças venosas e arteriais, participar de procedimentos complexos e ter contato direto com tecnologias modernas que hoje fazem parte da prática mais atual da especialidade. Desde o início da minha carreira, meu propósito sempre foi claro: cuidar da saúde vascular com precisão, responsabilidade e humanidade, oferecendo aos pacientes não apenas tratamento, mas segurança e qualidade de vida.
Acredito que a medicina exige estudo contínuo e atualização constante. Por isso, participo ativamente de congressos, cursos e qualificações, buscando sempre as melhores evidências e técnicas para oferecer um atendimento mais eficaz, seguro e confortável. Minha formação em ultrassonografia vascular, sob a orientação de professores como Dr. Procópio de Freitas e Dr. Clovis Bordini, consolidou meu domínio no método diagnóstico ecodoppler, permitindo uma avaliação precisa e segura das doenças venosas — incluindo condições mais graves, como a trombose venosa profunda (TVP).”
No manejo da TVP, meu compromisso é absoluto com a avaliação detalhada dos sintomas, o diagnóstico precoce e o acompanhamento contínuo, fundamentais para garantir a melhora do quadro e evitar complicações potencialmente graves. A TVP é uma condição que requer atenção imediata, pois, além de dor e inchaço, pode evoluir para uma embolia pulmonar, uma emergência médica que coloca a vida em risco. Por isso, valorizo cada sinal clínico e cada mudança no quadro do paciente, orientando de forma clara e oferecendo suporte durante todas as etapas do tratamento.
Após o diagnóstico, acompanho de perto a evolução, ajustando terapias, avaliando resposta aos anticoagulantes e orientando sobre cuidados diários, atividade física segura e sinais de alerta. Também mantenho vigilância quanto à síndrome pós-trombótica, uma complicação que pode surgir meses ou anos após o episódio agudo e que pode causar dor crônica, inchaço persistente e alterações na pele. A prevenção dessa síndrome faz parte essencial do meu cuidado, com foco em educação, uso adequado de meias de compressão, controle do edema e acompanhamento regular.
Meu objetivo é que cada pessoa sob meus cuidados se sinta acolhida, amparada e segura — desde o primeiro sintoma até a completa estabilização do quadro. A saúde vascular é um pilar do bem-estar, e meu compromisso é proporcionar não apenas tratamento, mas confiança, tranquilidade e acompanhamento próximo, permitindo que meus pacientes vivam com mais equilíbrio, conforto e qualidade.
Estou aqui para cuidar de você em cada etapa dessa jornada, sempre com dedicação, responsabilidade e atenção aos detalhes que fazem diferença no desfecho e na sua saúde a longo prazo.

Como o diagnóstico é feito?
O diagnóstico exige uma abordagem estruturada, pois seus sinais e sintomas são relativamente inespecíficos e podem se confundir com diversas outras condições, como lesões musculares, celulite, insuficiência venosa ou rupturas tendíneas. Por isso, as diretrizes recomendam uma estratégia em etapas que combina avaliação clínica, exames laboratoriais e métodos de imagem para garantir precisão e evitar tanto diagnósticos tardios quanto exames desnecessários.
A primeira etapa consiste na avaliação da probabilidade clínica, que considera fatores como edema unilateral, dor ao longo do trajeto venoso profundo, cirurgia ou imobilização recente, presença de neoplasia ativa e histórico prévio de trombose. Essa avaliação inicial permite classificar o paciente em baixa, moderada ou alta probabilidade de TVP, direcionando os próximos passos de forma mais segura e eficiente.
Em casos de baixa probabilidade clínica, o exame de sangue conhecido como D-dímero é uma ferramenta útil. O D-dímero tende a estar elevado quando há formação e degradação de coágulos. Um resultado normal praticamente exclui a TVP, dispensando exames de imagem. No entanto, quando está elevado, é necessário prosseguir com o exame confirmatório. É importante ressaltar que o D-dímero pode se elevar em diversas situações — como infecções, cirurgias, gravidez, inflamações e até mesmo com o avanço da idade — por isso não serve para confirmar a doença, apenas para afastá-la em determinados cenários.
O padrão-ouro para confirmação diagnóstica é a ultrassonografia venosa com doppler (ecodoppler), que permite visualizar diretamente a presença do trombo e avaliar o fluxo sanguíneo das veias profundas. É um exame rápido, não invasivo e altamente confiável. A disponibilidade do ecodoppler no consultório possibilita um diagnóstico imediato, permitindo iniciar o tratamento sem atrasos — algo crucial para reduzir o risco de embolia pulmonar e outras complicações.
Em situações específicas, sobretudo quando há suspeita de trombose em locais menos acessíveis ao ultrassom (como veias pélvicas, abdominais ou membros superiores) ou quando os achados são inconclusivos, podem ser necessários exames complementares. Tomografia computadorizada com contraste, ressonância magnética ou flebografia são alternativas que ajudam a localizar o trombo, avaliar sua extensão e orientar decisões terapêuticas mais complexas, especialmente em casos associados a câncer, trauma extenso ou suspeita de anomalias anatômicas.
O diagnóstico precoce da TVP não apenas reduz o risco de evolução para embolia pulmonar, mas também diminui a probabilidade de complicações crônicas, como a síndrome pós-trombótica, que pode comprometer significativamente a qualidade de vida. Por isso, qualquer suspeita de TVP — sobretudo diante de dor e inchaço unilaterais — deve motivar avaliação médica imediata, seguindo essa abordagem sistematizada que une critério clínico e precisão tecnológica.
Tratamento:
O tratamento da trombose venosa profunda (TVP) é uma prioridade médica, pois busca não apenas aliviar sintomas, mas principalmente prevenir complicações graves, como embolia pulmonar, recorrência de tromboses e a síndrome pós-trombótica, uma condição crônica que pode causar dor persistente, edema e alterações na pele da perna afetada. A abordagem é personalizada, considerando o local e a extensão do trombo, fatores de risco individuais, idade, comorbidades e a presença de contraindicações a determinados tratamentos.
O pilar central do tratamento é o uso de anticoagulantes. Esses medicamentos, popularmente conhecidos como “afinadores de sangue”, não dissolvem o coágulo existente, mas impedem que ele aumente de tamanho e que novos trombos se formem. Esse controle permite que o organismo reabsorva gradualmente o coágulo, restaurando o fluxo sanguíneo normal. Existem diferentes tipos de anticoagulantes, administrados por via oral ou injetável, e a escolha depende de fatores clínicos específicos de cada paciente, incluindo função renal, idade, risco de sangramento e interações medicamentosas. O período de uso é individualizado, geralmente variando de três a seis meses para TVP provocada, podendo se estender em casos de trombose recorrente ou fatores de risco persistentes.
Complementando o tratamento medicamentoso, medidas de suporte físico são fundamentais. O uso de meias de compressão graduada ajuda a reduzir o inchaço e a dor, além de ser um recurso importante na prevenção da síndrome pós-trombótica, mantendo o fluxo sanguíneo adequado e protegendo as veias afetadas. Elevar a perna sempre que possível, especialmente nos primeiros dias após o diagnóstico, contribui para aliviar a dor e melhorar a circulação local. Após a fase aguda, a atividade física orientada é incentivada, pois movimentar a perna sob supervisão médica acelera a recuperação da função venosa e reduz o risco de complicações a longo prazo.
Em situações específicas, quando o uso de anticoagulantes é contraindicado ou insuficiente para proteger o paciente, pode-se indicar a colocação de um filtro de veia cava. Esse dispositivo impede que fragmentos do coágulo se desloquem para os pulmões, prevenindo a embolia pulmonar. Seu uso, no entanto, é reservado para casos selecionados, pois não substitui o tratamento anticoagulante e requer acompanhamento especializado.
O sucesso do tratamento da TVP depende não apenas da escolha correta das intervenções, mas também do acompanhamento próximo e contínuo do paciente. Monitorar a evolução do quadro, ajustar doses de anticoagulantes, avaliar sintomas residuais e orientar sobre cuidados domiciliares são etapas essenciais para garantir a recuperação segura e completa, prevenindo recidivas e complicações crônicas. Cada paciente merece um cuidado individualizado, que valorize seus sintomas, respeite seu ritmo de recuperação e busque resultados que vão além do controle da doença aguda — promovendo qualidade de vida, conforto e segurança.


Eu fiz uma cirurgia calcanhar de Aquiles já tem 2 anos sinto muita dor que sobe na perna toda pode ser trombose
Oi Elaine, boa tarde! Desculpe a demora para responder.
Trombose associada a trauma, e cirurgia configura um trauma, é mais comum em sua fase inicial! Logo após a lesão/ correção cirúrgica.
Mas claro que a melhor opinião do seu caso, demanda uma avaliação e exame físico.